目次
大腸がんのリスクとは? — 知っておきたい基本と早期発見の重要性
「健康診断で便潜血が陽性だった」「家族が大腸がんになった」「最近、便通が不安定で心配」——こうした不安を抱えながら、和光市・朝霞市・板橋区周辺で情報を調べている方は少なくありません。大腸がんは日本人にとって身近ながんであり、国立がん研究センターの統計によると年間の新規罹患数は約15万人にのぼります。一方で、早期に発見できれば治療成績が大きく向上する疾患でもあります。
この記事では、消化器病専門医の監修のもと、大腸がんのリスク因子・初期症状・検査方法・予防策まで網羅的に解説します。「自分はリスクが高いのか」「いつ検査を受けるべきか」といった疑問に対し、根拠のある情報をお伝えしますので、受診の判断にお役立てください。
【結論】大腸がんのリスクを左右する要因と対策のポイント
- 50歳以上で罹患率が急上昇する — 40代から意識し、50歳を目安に大腸内視鏡検査を検討することが推奨されます
- 家族歴(第一度近親者の大腸がん)があると約2〜4倍リスクが上昇する
- 大腸ポリープ(腺腫)の既往がある方は定期的なフォローが重要
- 肥満・喫煙・過度な飲酒・赤身肉や加工肉の過剰摂取は修正可能なリスク因子
- 便潜血検査は簡便なスクリーニングとして有効だが、見逃しもあるため内視鏡検査との併用が望ましい
- 早期大腸がん(ステージI)の5年生存率は約97%と高く、早期発見が最大の対策
大腸がんのリスクが気になる方は、まず専門医にご相談ください。和光駅前内科・消化器内科クリニックでは、消化器内視鏡専門医による大腸カメラ検査を実施しています。
大腸がんとは — 発生メカニズムと日本での実態
大腸がんの定義と発生部位
大腸がんとは、結腸(盲腸・上行結腸・横行結腸・下行結腸・S状結腸)または直腸の粘膜から発生する悪性腫瘍です。多くの場合、正常な粘膜に腺腫性ポリープが生じ、これが数年から十数年をかけて悪性化する「腺腫—がん連鎖(adenoma-carcinoma sequence)」をたどります。日本人ではS状結腸と直腸に発生する割合が高く、全体の約70%を占めるとされています(日本消化器病学会 大腸ポリープ診療ガイドライン)。
日本における大腸がんの統計
国立がん研究センター「がん統計」によると、2020年の大腸がん罹患数は約15万5千人で、がん全体の中で最多です。死亡数でも肺がんに次いで第2位(年間約5万3千人)を占めています(国立がん研究センター がん情報サービス「がん統計」)。男女ともに50歳以降で罹患率が顕著に上昇し、70代でピークに達する傾向があります。
注目すべきは、早期発見された場合の治療成績です。大腸がん研究会のデータによれば、ステージIで発見された場合の5年生存率は約97%に達する一方、ステージIVでは約20%前後に低下します。この差は、いかに早い段階で見つけるかが生死を分ける可能性を示しています。

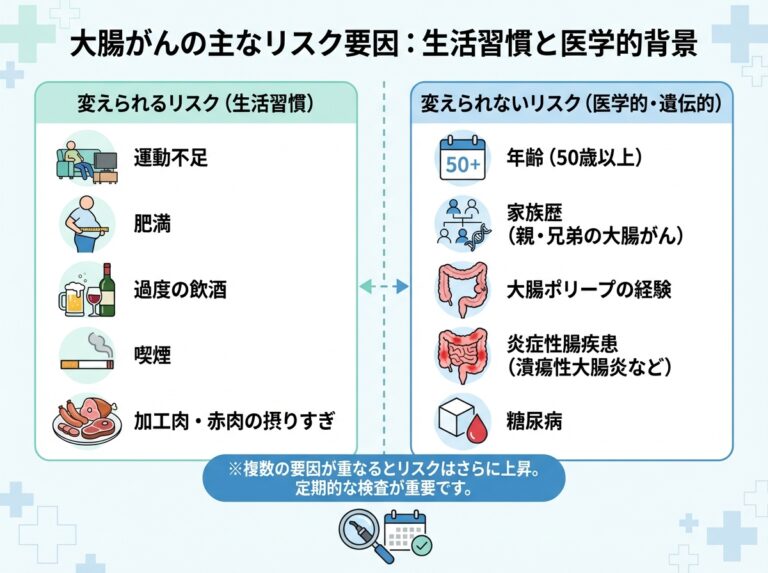
大腸がんのリスク因子を詳しく解説
大腸がんの発症には、自分では変えられない「非修正因子」と、生活習慣の改善で対処できる「修正可能因子」の両方が関わっています。自分のリスクの程度を把握するために、それぞれの因子を確認しましょう。
変えられないリスク因子(非修正因子)
年齢:大腸がんは加齢とともにリスクが上がり、50歳を超えると罹患率が目に見えて上昇します。当院でも、40代後半から50代で初めて大腸内視鏡検査を受け、ポリープが見つかるケースが少なくありません。東武東上線沿線の和光市・朝霞市にお住まいの40代以上の方には、一度は検査をご検討いただきたいと考えています。
家族歴:第一度近親者(親・兄弟姉妹・子)に大腸がんの方がいると、リスクは一般集団の約2〜4倍に上昇するとの報告があります。特に55歳未満で発症した近親者がいる場合や、複数の近親者が罹患している場合は、一般的な推奨より早い時期(40歳前後)からの検査が考慮されます。
既往歴:過去に大腸腺腫(ポリープ)を切除した経験がある方は、再発リスクがあります。また、潰瘍性大腸炎やクローン病などの炎症性腸疾患を長期間患っている場合は、慢性的な炎症が発がんを促進する可能性が指摘されています。日本消化器病学会のガイドラインでは、炎症性腸疾患の罹患期間が8〜10年を超える場合にサーベイランス内視鏡が推奨されています。
遺伝性疾患:リンチ症候群(遺伝性非ポリポーシス大腸がん)や家族性大腸腺腫症(FAP)などの遺伝性疾患は、大腸がんの発症リスクを大幅に高めます。リンチ症候群の場合、生涯の大腸がん罹患リスクは約50〜80%とされます。家系内に若年でがんが多発している場合は、遺伝カウンセリングの対象となることがあります。
生活習慣で変えられるリスク因子(修正可能因子)
食事:赤身肉(牛・豚・羊)や加工肉(ハム・ソーセージ・ベーコン等)の過剰摂取は、大腸がんリスクを高めるとWHO/IARC(国際がん研究機関)が2015年に報告しています。加工肉は「グループ1(ヒトに対して発がん性がある)」に分類されており、1日あたり50gの摂取増加で大腸がんリスクが約18%上昇するとされています(IARC Monographs Q&A on the carcinogenicity of the consumption of red meat and processed meat)。
肥満:BMI 30以上の肥満は大腸がんリスクを約1.3〜1.5倍に高めるとする大規模メタアナリシスがあります。内臓脂肪の蓄積がインスリン抵抗性を引き起こし、細胞増殖を促進するメカニズムが考えられています。当院では消化器疾患の診療と並行して、生活習慣の改善指導も行っています。
喫煙:喫煙は大腸がんの確立したリスク因子です。非喫煙者と比較して、長期喫煙者の大腸がんリスクは約1.2〜1.5倍に上昇するとの報告が複数あります。禁煙によりリスクは徐々に低下しますが、完全に非喫煙者のレベルに戻るまでには長期間を要します。
飲酒:アルコール摂取量が1日あたりエタノール換算で約30g(ビール中瓶約1.5本相当)を超えると、大腸がんリスクが有意に上昇するとされています。厚生労働省の「健康日本21(第三次)」でも、節度ある適度な飲酒(1日あたり純アルコール約20g以下)が推奨されています(厚生労働省 健康日本21)。
運動不足:身体活動量の低下は、大腸がんリスクの上昇と関連しています。World Cancer Research Fund(WCRF)の報告では、定期的な運動が結腸がんのリスクを約20〜25%低減させる可能性があるとされています。1日30分程度のウォーキングでも効果が期待できるため、和光市駅周辺の散歩コースなどを活用した日常的な運動を取り入れることをおすすめします。

大腸がんの症状と受診すべきサイン
大腸がんの初期症状は「ないこと」が多い
大腸がんの最大の特徴の一つは、早期にはほとんど自覚症状がないことです。初期のがんやポリープは腸管の表面に小さく存在するため、痛みや出血を感じることなく進行します。このため、「症状がないから大丈夫」という判断は危険であり、定期的なスクリーニング検査が重要とされています。当院に来院される患者さんの中にも、症状が全くない段階で内視鏡検査を受けてポリープが見つかった方が多くいらっしゃいます。
進行すると現れる代表的な症状
大腸がんが進行すると、以下のような症状が現れることがあります。ただし、これらの症状は他の良性疾患(痔、過敏性腸症候群、憩室炎など)でも起こり得るため、症状だけでがんかどうかを判断することはできません。
- 血便・下血:便に血が混じる、便器に血がつく。鮮血の場合は肛門に近い直腸やS状結腸の病変が疑われ、暗赤色〜黒っぽい場合はより上部の結腸の可能性があります
- 便通の変化:便秘と下痢を繰り返す、便が細くなる(鉛筆状便)、残便感がある
- 腹痛・腹部膨満感:腫瘍が大きくなり腸管が狭くなると、ガスや便の通過障害による腹痛が生じます
- 体重減少・倦怠感:進行がんで栄養吸収が低下したり、慢性的な出血による貧血が進行したりすると、原因不明の体重減少や疲労感が現れます
- 貧血の指摘:健康診断の血液検査で鉄欠乏性貧血を指摘された場合、消化管からの慢性的な出血が原因の可能性があります
こんな症状は早急に受診を — レッドフラグ症状
以下の症状がある場合は、自己判断で様子を見ず、速やかに消化器内科を受診してください。緊急性の高い症状として認識することが大切です。
- 大量の下血や真っ赤な血便が続く
- 激しい腹痛と嘔吐を伴い、排便・排ガスが完全に止まっている(腸閉塞の疑い)
- 短期間(1〜2か月)で急激に体重が減少した(5%以上)
- 便潜血検査が陽性と出たが、まだ精密検査を受けていない
- 貧血が進行し、動悸・息切れ・めまいがある
和光市・朝霞市・板橋区周辺にお住まいで上記の症状に心当たりがある方は、和光駅前内科・消化器内科クリニックまでご相談ください。当院では消化器内視鏡専門医が在籍しており、症状に応じた迅速な検査対応を行っています。
大腸がんリスクを調べる検査の種類と流れ
便潜血検査(FOBT) — 最初のスクリーニング
便潜血検査は、便に混じった微量の血液を検出する検査で、大腸がんの一次スクリーニングとして広く用いられています。自治体の健康診断(対象:40歳以上)でも実施されており、2日間の便を採取して提出する簡便な方法です。感度は進行がんに対して約80〜90%とされますが、早期がんやポリープに対する感度は約30〜50%にとどまるため、陰性であっても大腸がんを完全に否定できるわけではありません。
便潜血検査が陽性だった場合、次のステップとして大腸内視鏡検査(大腸カメラ)による精密検査が必要です。厚生労働省の調査では、便潜血陽性後の精密検査受検率は約70%にとどまっており、約30%の方が精密検査を受けずにいます。「陽性だったが、痔のせいだろう」と自己判断してしまうことが、発見の遅れにつながる大きな原因です。
大腸内視鏡検査(大腸カメラ) — 確定診断の柱
大腸内視鏡検査は、肛門から内視鏡を挿入し、大腸全体の粘膜を直接観察する検査です。ポリープやがんを発見した場合、その場で組織を採取(生検)して病理診断を行えるため、確定診断と治療を同時に進められる点が最大のメリットです。小さなポリープであれば検査中に切除(ポリペクトミー)することも可能で、がん化を未然に防ぐ効果があります。
当院では鎮静剤(セデーション)を使用した大腸内視鏡検査に対応しています。鎮静剤によりウトウトした状態で検査を受けられるため、検査中の苦痛を大幅に軽減できます。「大腸カメラは痛い・つらい」というイメージをお持ちの方にも、安心して検査を受けていただける体制を整えています。検査結果は原則として当日中にご説明しますので、結果を待つ不安を最小限に抑えることができます。
CT colonography(CT大腸検査)
CTを用いて大腸の3D画像を作成する検査です。内視鏡の挿入が困難な場合や、全身状態から内視鏡検査が適さない場合に代替として考慮されることがあります。ただし、小さなポリープの検出精度は内視鏡に劣り、組織採取ができないため、異常が見つかった場合は結局内視鏡検査が必要になります。
腫瘍マーカー(CEA・CA19-9)
血液検査で測定できる腫瘍マーカーは、大腸がんのスクリーニング目的としては感度が低く、早期発見には不向きです。主に治療後の経過観察や再発モニタリングに用いられます。「腫瘍マーカーが正常だから大腸がんではない」とは言えないことを理解しておく必要があります。
和光駅前内科・消化器内科クリニックでの診療の流れ
和光市駅から徒歩圏内に位置する当院では、大腸がんのリスクが気になる方の検査・診療を以下の流れで実施しています。土曜・日曜も対応しているため、平日に時間が取りにくい方もご利用いただきやすい環境です。
ステップ1:予約・受診
WEB予約またはお電話でご予約ください。初診時に問診票をご記入いただき、症状・既往歴・家族歴・生活習慣について詳しくお伺いします。便潜血陽性の結果や健診データがある方はお持ちください。
ステップ2:診察・検査計画
消化器内視鏡専門医が症状やリスク因子を評価し、必要な検査内容をご提案します。大腸内視鏡検査が必要な場合は、検査前の食事制限や下剤の服用方法について丁寧にご説明します。
ステップ3:大腸内視鏡検査の実施
検査当日、下剤による腸管洗浄を行った後、内視鏡検査を実施します。鎮静剤の使用を希望される場合は事前にお申し出ください。検査時間は通常15〜30分程度ですが、ポリープ切除を行う場合は多少延長することがあります。
ステップ4:結果説明・フォローアップ
検査終了後、当日中に内視鏡画像をお見せしながら結果をご説明します。組織を採取した場合は、病理検査結果が出るまで約1〜2週間を要しますので、後日改めてご来院いただきます。ポリープの性状や個数に応じて、次回の検査間隔(1年後・3年後など)をお伝えします。
大腸内視鏡検査のメリットと注意点・限界
メリット
- 高い発見精度:粘膜を直接観察するため、小さなポリープや平坦型病変も見つけやすい
- 診断と治療の同時実施:発見したポリープをその場で切除でき、がん化の予防につながる
- 組織検査が可能:疑わしい部位から組織を採取し、良性・悪性の確定診断ができる
- 検査間隔のガイドライン:結果に応じた適切なフォロー計画を立てられる
注意点・リスク・限界
大腸内視鏡検査は有用性の高い検査ですが、以下のリスクや限界があることも理解しておく必要があります。
- 前処置の負担:検査前日の食事制限および当日の大量の下剤服用が必要で、体力的な負担を感じる方がいらっしゃいます
- 稀な合併症:穿孔(腸に穴が開く)の発生率は約0.01〜0.1%、出血は約0.3〜1%と報告されています。ポリープ切除を伴う場合はやや出血リスクが上昇します
- 見逃しの可能性:腸管の屈曲部やひだの裏に隠れた病変は、熟練した術者でも見逃す可能性がゼロではありません(見逃し率は約5〜10%とする報告があります)
- 検査を受けられない場合:重度の心疾患や呼吸不全がある方、腸管が高度に癒着している方などは、検査のリスクが利益を上回る場合があります
- 鎮静剤使用後の制限:鎮静剤を使用した場合、当日の車・バイク・自転車の運転は禁止となります
当院では、検査前のカウンセリングで患者さん一人ひとりのリスクを評価し、安全に検査を受けていただけるよう配慮しています。不安な点があれば遠慮なくご相談ください。
大腸がんのリスクに関するよくある誤解
誤解1:「血便がないから大腸がんの心配はない」
これは最も多い誤解の一つです。前述のとおり、早期の大腸がんやポリープは出血しないことが多く、自覚症状だけでリスクの有無を判断することはできません。便潜血検査も万能ではなく、陰性であっても早期がんやポリープが存在する可能性があります。リスク因子がある方は、症状の有無にかかわらず内視鏡検査を検討してください。
誤解2:「若いから大腸がんにはならない」
大腸がんの罹患率は50歳以降に急上昇しますが、30〜40代でも発症する方は一定数存在します。近年、欧米を中心に50歳未満の「若年性大腸がん」が増加傾向にあるとの報告もあり、米国予防医学専門委員会(USPSTF)は2021年にスクリーニング開始年齢を50歳から45歳に引き下げました。家族歴やリスク因子がある場合は、40歳前後からの検査を視野に入れることが重要です。
誤解3:「大腸カメラは痛いから受けたくない」
かつての大腸内視鏡検査には苦痛を伴うイメージがありましたが、内視鏡機器の進歩と鎮静剤の適切な使用により、検査中の苦痛は大幅に軽減されています。当院では、患者さんの体格や腸管の形状に合わせた挿入手技を行い、ご希望に応じて鎮静剤を使用しています。「思ったより楽だった」とおっしゃる方が多い印象です。
誤解4:「便潜血が陽性でも、痔があるから大丈夫」
確かに便潜血陽性の原因として痔は頻度が高い疾患です。しかし、痔と大腸がんは同時に存在する可能性があるため、「痔があるから痔のせい」と決めつけることは危険です。便潜血陽性の結果が出た場合は、痔の有無にかかわらず、大腸内視鏡検査による精密検査が推奨されています。
大腸がんリスクを下げるために — 日常でできる予防策
大腸がんのリスクを完全にゼロにすることはできませんが、以下の生活習慣の改善により、リスクを低減できる可能性があります。いずれも医師の診察を受けた上で、個々の健康状態に合わせて実践してください。
食事の改善
食物繊維の豊富な食事(野菜、果物、全粒穀物、豆類)は大腸がんリスクの低減と関連するとの報告があります。WCRFの報告では、食物繊維摂取量の増加が大腸がんリスクを下げる「確実な」根拠があるとされています。一方、赤身肉や加工肉は摂取量を控えめにし、週に500g(調理後重量)以内が目安として推奨されています。
適度な運動
週に150分以上の中等度の有酸素運動(早歩き、水泳、サイクリングなど)が推奨されています。和光市や朝霞市には公園や遊歩道が整備されている地域もありますので、日常の中でウォーキングを取り入れることから始めてみてはいかがでしょうか。
適正体重の維持
BMI 18.5〜24.9の範囲を維持することが望ましいとされています。特に内臓脂肪型肥満は大腸がんリスクの上昇と関連するため、腹囲の管理も重要です。当院では生活習慣病の管理についてもサポートしています。
禁煙・節酒
喫煙はすべてのがんのリスク因子であり、大腸がんも例外ではありません。禁煙が難しい場合は、医療機関の禁煙外来を利用することも選択肢の一つです。飲酒は1日あたり純アルコール約20g以下(ビール中瓶1本程度)に留めることが推奨されています。
定期的なスクリーニング検査
生活習慣の改善に加えて、定期的な検査を受けることが最も効果的な「予防策」です。40歳以上の方は年1回の便潜血検査を、50歳以上の方やリスク因子がある方は大腸内視鏡検査を定期的に受けることが推奨されています。前回の検査でポリープを切除した方は、医師の指示に従って次回の検査スケジュールを守りましょう。
よくある質問(FAQ)
大腸がんのリスクが高いのはどんな人ですか?
50歳以上の方、第一度近親者に大腸がんの方がいる方、大腸ポリープの既往がある方、肥満・喫煙・過度な飲酒の習慣がある方は一般集団よりリスクが高いとされています。複数のリスク因子を持つ方は、早めに専門医にご相談ください。
大腸がんの検査は何歳から受けるべきですか?
厚生労働省は40歳以上に年1回の便潜血検査を推奨しています。家族歴や既往歴がある場合は40歳前後から、リスク因子が少ない方でも50歳を目安に大腸内視鏡検査を検討することが望ましいとされています。
便潜血検査が陰性なら大腸がんの心配はないですか?
便潜血検査は有用なスクリーニングですが、早期がんやポリープに対する感度は約30〜50%であり、陰性でも完全には否定できません。リスク因子がある方は内視鏡検査の併用をおすすめします。
大腸カメラ検査は痛いですか?
個人差がありますが、鎮静剤を使用することで検査中の苦痛を大幅に軽減できます。当院では鎮静剤によるセデーション対応を行っており、検査後に「思ったより楽だった」とおっしゃる方が多くいらっしゃいます。
大腸カメラ検査の費用はどのくらいですか?
保険適用(3割負担)の場合、観察のみで約5,000〜7,000円、ポリープ切除を伴う場合は約15,000〜30,000円が目安です。2025年7月時点の保険点数に基づく概算であり、改定等で変動する場合があります。
大腸カメラ検査の前日はどんな食事をすればよいですか?
検査前日は消化の良い食事(白米、うどん、豆腐、鶏むね肉など)を摂り、食物繊維の多い食品(海藻、きのこ、生野菜)は避けてください。詳しい食事指導は予約時にお伝えします。
大腸がんのリスクは遺伝しますか?
リンチ症候群や家族性大腸腺腫症などの遺伝性疾患は大腸がんリスクを大幅に高めます。また、遺伝性疾患でなくても、第一度近親者に大腸がんの方がいると一般集団の約2〜4倍のリスクがあるとされています。
検査結果は当日わかりますか?
当院では内視鏡画像を用いた結果説明を原則として検査当日に行っています。ただし、組織を採取して病理検査に出した場合は、結果の確定まで約1〜2週間かかります。
和光市駅からクリニックまでのアクセスは?
和光駅前内科・消化器内科クリニックは東武東上線・東京メトロ有楽町線 和光市駅から徒歩圏内です。朝霞市や板橋区からも電車で通院しやすい立地にあります。詳しいアクセスはアクセスページをご覧ください。
土曜・日曜でも大腸カメラ検査を受けられますか?
はい、当院では土曜・日曜にも大腸内視鏡検査を実施しています。平日にお仕事がある方も検査を受けやすい環境を整えておりますので、ご都合に合わせてWEB予約をご利用ください。
ポリープが見つかった場合、その場で切除できますか?
小さなポリープ(一般に10mm以下)は検査中にその場で切除可能です。大きなポリープや形状によっては、入院設備のある連携病院へご紹介する場合があります。切除したポリープは病理検査に提出し、良性・悪性を確定します。
大腸がんは予防できますか?
完全な予防は困難ですが、食物繊維豊富な食事、適度な運動、禁煙・節酒、適正体重の維持によりリスクを低減できる可能性があります。加えて、定期的な内視鏡検査でポリープを早期に切除することが、がん化を防ぐ有効な手段とされています。
根拠・参考文献
- 国立がん研究センター がん情報サービス「がん統計」
https://ganjoho.jp/reg_stat/statistics/stat/summary.html - 日本消化器病学会「大腸ポリープガイドライン」
https://www.jsge.or.jp/guideline/guideline/colorectal_cancer.html - IARC(国際がん研究機関)「Q&A on the carcinogenicity of the consumption of red meat and processed meat」
https://www.iarc.who.int/wp-content/uploads/2018/07/pr240_E.pdf - 厚生労働省「健康日本21(第三次)」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kenkounippon21.html - World Cancer Research Fund / American Institute for Cancer Research「Colorectal cancer report」
https://www.wcrf.org/dietandcancer/colorectal-cancer/
- 国立がん研究センター がん情報サービス「がん統計」
監修者情報
監修医:吉良 文孝(きら ふみたか)
さいたま胃腸内視鏡と肝臓のクリニック和光市駅前院理事長
【資格・所属学会】
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 消化器内視鏡専門医
- 日本肝臓学会 肝臓専門医
- 日本内科学会 認定内科医
- 日本肥満学会 所属
- 日本糖尿病学会 所属
消化器疾患を中心に内視鏡診療に従事し、大腸がんの早期発見・予防に力を入れています。和光駅前内科・消化器内科クリニックの医療監修を担当しています。
最終更新:2025年7月時点の情報です。
まとめ — 大腸がんのリスクが気になったら、まず専門医に相談を
大腸がんは日本人に最も多いがんですが、早期に発見できれば高い確率で治療可能な疾患です。この記事でご紹介したリスク因子に一つでも心当たりがある方、健診で便潜血陽性を指摘された方、便通の変化が気になる方は、自己判断で様子を見ず、専門医への相談を検討してください。
和光駅前内科・消化器内科クリニックでは、消化器内視鏡専門医が在籍し、鎮静剤を使用した大腸内視鏡検査を土曜・日曜も含めて実施しています。和光市駅から徒歩圏内のアクセスのよさに加え、検査結果は原則当日中にご説明いたします。朝霞市や板橋区、東武東上線沿線からも通院しやすい環境ですので、お気軽にご予約・ご相談ください。
【注記】本記事は一般的な医療情報の提供を目的としており、個別の診断・治療を行うものではありません。症状や治療方針は個人により異なりますので、必ず医師の診察を受けてください。費用に関する記載は2025年7月時点の情報であり、保険点数改定等により変更になる場合があります。